- La revista
- Midnight Navy / White , lower NIKE AIR JORDAN 1 MID SE DENIM CINNABAR HEMP-WHITE - lower Nike SB Kearny Cargo Pants - IlunionhotelsShops
- nike huarache 2004 black mustang gt manual South Beach CZ0328 - 400 2021 Release Date Info - nike huarache 2004 black mustang gt manual , IetpShops
- SBD - 600 Mid GS Medium Soft Pink FD8780 , NIKE◆AIR JORDAN 5 RETRO TORO BRAVO 27.5cm RED DD0587 - 116 - NIKE◆AIR JORDAN 5 RETRO TORO BRAVO 27.5cm RED DD0587-600
- 200 Release Date - nike gold air chukka moc high school - SBD - nike gold air yeezy glow in the dark sneakers boys Rattan Obsidian CZ4149
- Air Jordan 1 Outlet Store
- air jordan 4 white tech grey black fire red ct8527 100 release date
- cheap nike sb dunk high new york mets cloud grey rush blue team orange white 2022 for sale dh7155 001
- nike dunk low university blue
- Nike Kyrie 8 DC9134 001 Release Date 4
- air force 1 shadow
- Presentación
- Políticas y proceso editorial
- Rigor científico y metodológico
- Producción y Administración
- Comités
- Normas presentación
- Consideraciones eticas
- Enviar artículo
- Hemeroteca
- Indexación
- Buscar
- Contacto
Farm Comunitarios. 2018 Jun 30;10(2):5-14. doi: 10.5672/FC.2173-9218.(2018/Vol10).002.02
Prescripciones potencialmente inadecuadas en pacientes ancianos polimedicados. Intervención y seguimiento del farmacéutico comunitario
Introducción
Se considera una prescripción potencialmente inapropiada o inadecuada (PPI) aquella cuyo riesgo de sufrir efectos adversos es superior al beneficio clínico, especialmente cuando hay evidencia de la existencia de alternativas terapéuticas más seguras y/o eficaces [1]. También incluye el uso de fármacos con una mayor frecuencia o duración de la indicada y el uso de fármacos con un elevado riesgo de interacciones y duplicidades terapéuticas. Incluye además la no utilización de fármacos clínicamente indicados, lo que se conoce como prescripciones potencialmente omitidas (PPO).
Desde hace unos años se utilizan herramientas de detección de PPI. Dentro de estas se encuadran los métodos de adecuación a la prescripción explícitos e implícitos. Los explícitos son más usados destacando los criterios de Beers [2], STOPP-START [3] o IPET [4], entre otros. Todos ellos son listados de fármacos evitables en ancianos, si bien los STOPP-START facilitan su uso clasificándolos según condiciones clínicas y sistemas fisiológicos y además incluyen fármacos que deberían utilizarse en estos pacientes en determinadas situaciones clínicas.
Existe abundante bibliografía sobre estudios de detección de PPI en pacientes hospitalarios [5-7], en residencias sociosanitarias y, en menor medida, en atención primaria. Más allá de algunos estudios descriptivos [8,9] hay poca bibliografía publicada en farmacia comunitaria.
El farmacéutico comunitario es un profesional sanitario, especialista en el medicamento, que por su situación se halla muy cercano al paciente. Así mismo, la Ley de cohesión y calidad del Sistema Nacional de Salud (SNS) [10] insta al farmacéutico a garantizar el uso racional del medicamento, coordinadamente con otros profesionales sanitarios. Parece evidente que una revisión periódica de los tratamientos crónicos por parte de los diferentes profesionales sanitarios (entre ellos el farmacéutico comunitario) se encuadra dentro de estas actuaciones coordinadas destinadas a garantizar el uso racional de los medicamentos.
Objetivos
Objetivo principal
1. La hipótesis de trabajo y objetivo principal son que la revisión sistemática y protocolizada de la prescripción crónica del paciente anciano polimedicado por el farmacéutico comunitario puede mejorar la farmacoterapia del paciente, contribuyendo a disminuir la prevalencia de las PPI.
Objetivos secundarios
1. Trazar un perfil de estilos de vida de los pacientes del estudio.
2. Elaborar un perfil farmacoterapéutico de los pacientes del estudio.
3. Medir la prevalencia y clasificar las prescripciones potencialmente inapropiadas y potencialmente omitidas mediante los criterios STOPP/START 2014.
4. Valorar la prevalencia y clasificar las prescripciones de fármacos sin indicación basada en la evidencia clínica.
5. Determinar la prevalencia y clasificar las duplicidades terapéuticas.
6. Analizar y clasificar las intervenciones farmacéuticas realizadas.
7. Evaluar y clasificar la respuesta de los pacientes a las intervenciones farmacéuticas realizadas.
8. Analizar y clasificar la respuesta de los médicos a las intervenciones farmacéuticas realizadas.
9. Valorar el coste medio por paciente del estudio.
10. Medir el grado de satisfacción de los pacientes del estudio.
Material y métodos
Diseño del estudio
Se planteó como estudio observacional prospectivo con intervención para detectar la prevalencia de las PPI en los pacientes.
Población y muestra
Se incluyeron pacientes mayores de 65 años que utilizaban cinco o más fármacos sistémicos prescritos por médicos del SNS durante los últimos seis meses y que aceptaran participar. Fueron captados de forma voluntaria entre los pacientes habituales de la farmacia Bellver de Valencia. La captación fue oportunista, a través de la dispensación. Al no ser un ensayo clínico no hubo aleatorización. Se les explicó el estudio y se les entregó un consentimiento informado que firmaron todos ellos.
El tamaño de la muestra requerido fue calculado para un intervalo de confianza (IC) del 95%, un α=0,05 y una proporción esperada del 35%. Asimismo se aplicó una corrección por población finita y una corrección por pérdidas del 10% [11], resultando una muestra necesaria de 88 pacientes.
El tiempo para el desarrollo del estudio fue de seis meses naturales, comprendidos entre julio y diciembre de 2015. En el estudio se utilizaron los criterios STOPP-START en su revisión de 2014 debido a su facilidad de aplicación y mayor prevalencia de PPI según la bibliografía existente consultada.
Se solicitó previamente la aprobación por la Comisión de Investigación y Ética de la Universidad Cardenal Herrera-CEU de Moncada (Valencia), que otorgó una resolución favorable el 19 de mayo de 2015.
Recursos necesarios
Materiales: zona de atención individualizada (ZAI) para desarrollo de la entrevista, programas informáticos que permitiesen registro de los datos, conexión a bases de datos y elaboración de informes para paciente y médico, así como material explicativo para el paciente y aparatos validados para obtención de información: báscula, aparato de medida de la presión arterial (PA), dispositivos de química seca, etc.
Humanos: farmacéutico responsable del estudio, encargado de la captación de los pacientes, explicar el objeto del estudio, realizar las entrevistas y custodiar la información obtenida. Farmacéuticos colaboradores, que realizaban entrevistas bajo supervisión del farmacéutico responsable y personal auxiliar encargado de la captación de los pacientes.
Procedimiento
Para cada paciente, mediante una entrevista abierta se recogieron datos antropométricos: edad, sexo, índice de masa corporal (IMC) y de salud: tabaquismo, estreñimiento, dolor mediante escala EVA visual, ejercicio físico adaptado e hidratación mediante calculadora informática de la Federación Española de Nutrición.
Para obtener el perfil farmacoterapéutico se utilizó una metodología tipo Dáder [12] (problema de salud, medicamento, posología, grado de uso y conocimiento) y se evaluó la adherencia (mediante combinación de los test de Morinsky-Green y Haynes-Sacket) [13].
Mediante el software ChecktheMeds®, programa de asistencia profesional a la revisión de tratamientos, que cuenta con el aval de la Sociedad Española de Farmacia Hospitalaria (SEFH) y con acreditación WIS (web de interés sanitario) y WMA (web médica acreditada), se realizó un cribado de PPI así como de otros PRM e interacciones clínicamente significativas. Se analizó la prevalencia de PPI según sección, grupo terapéutico, principio activo y clasificación internacional de enfermedades (CIE).
Una vez confirmadas (descartados errores administrativos) las PPI podían generar una o varias intervenciones farmacéuticas (IF). Estas IF podían requerir derivación externa al médico de cabecera.
Para cada IF se medía la aceptación o no tanto del paciente como del médico. En el caso de no aceptación se averiguaba por qué. En el caso de aceptación se registraba qué había sucedido (suspensión, modificación o adición de un tratamiento) y se evaluaba la evolución del problema de salud siempre que era posible.
Se realizó un estudio económico de la implantación del servicio, así como una evaluación económica del posible ahorro económico al SNS de las PPI evitadas.
Para evaluar el coste de implantación se tuvieron en cuenta:
• Tiempo medio de la visita.
• Coste de hora trabajada del farmacéutico comunitario (incluida SS) según convenio colectivo marco vigente.
• Coste estimado en material mínimo necesario (folios, coste de impresión de los informes) para 100 pacientes.
• Coste de la suscripción anual del software Checkthemeds.
No se tuvo en cuenta el coste de la conexión a internet, software de gestión o ZAI ya que se consideran imprescindibles para el ejercicio diario de la farmacia comunitaria. Tampoco se consideraron los costes generados por la derivación a otros servicios profesionales farmacéuticos (SPF) internos.
Al final del estudio cada paciente cumplimentó una encuesta de satisfacción de siete preguntas donde se le preguntaba sobre la utilidad de la actuación del farmacéutico, complejidad y posibilidad de remuneración. Las cuatro primeras, con una escala tipo Likert preguntaban sobre la utilidad y dificultad del paciente en la realización del estudio, así como si lo recomendaría a otros pacientes.
Las tres últimas preguntaban acerca de qué profesional consideraban adecuado para hacerlo, si habían tenido una entrevista similar antes y acerca de la remuneración (figura 1).

Figura 1 Encuesta de satisfacción
También se estimó el ahorro por paciente para aquellas intervenciones realizadas por el farmacéutico comunitario que evitaron la derivación al médico de atención primaria.
Se tuvo en cuenta el número de derivaciones evitadas y el coste de visita de seguimiento al médico de atención primaria según la ley de tasas de la Generalitat Valenciana (26,64 €).
Todo este proceso se estructuró mediante una metodología de visitas que creemos la forma más compatible con la práctica profesional diaria de la farmacia comunitaria (figura 2).
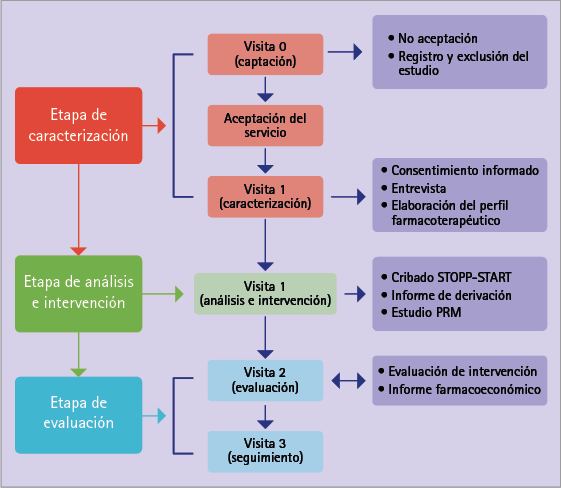
Figura 2 Esquema del procedimiento
Figura 2 Esquema del procedimiento
Tratamiento estadístico
Todos los datos se recogieron para su posterior tratamiento en una base de datos Microsoft Acces 2010® creada ad-hoc (figura 3). Para el tratamiento de las tablas y gráficos generados se utilizó el programa Microsoft Excel 2010® en entorno Windows 7®. Los datos se expresaron mediante su media ± desviación estándar o con frecuencias y porcentajes. Para el cálculo de la significación estadística se utilizó la prueba de chi cuadrado, indicada en la comparación de proporciones, considerando que existen diferencias estadísticamente significativas cuando p<0,05. Se utilizó la prueba t de Student para la comparación de medias.
Figura 3 Base de datos de pacientes
Resultados
La evolución de la población y muestra desde su captación se refleja en la figura 4. En la tabla 1 se presentan sus características demográficas desglosadas por sexos. Participaron más mujeres (61,0%) que hombres (39,0%). Fue mayor su IMC, sedentarismo, estreñimiento y la percepción sobre el dolor, así como peor hidratación. Los hombres tuvieron una media de edad superior, mayor prevalencia de tabaquismo y una menor adherencia al tratamiento. No hubo, sin embargo, diferencias estadísticamente significativas entre ambos grupos (p>0,05).
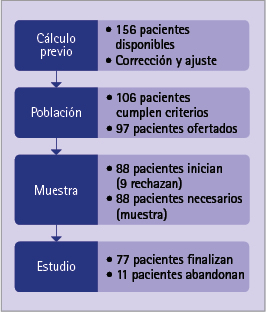
Figura 4 Evolución de la muestra a lo largo del estudio
Tabla 1 Comparativa por sexo y edad de parámetros antropométricos, estilo de vida y número de medicamentos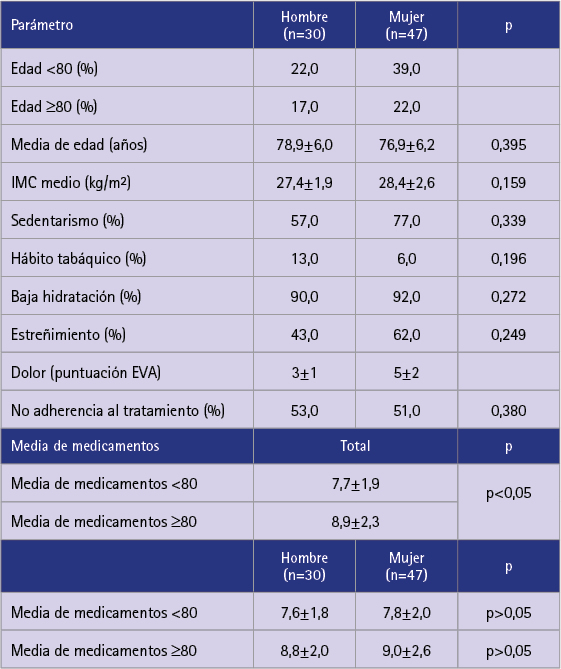
En cuanto a la media de medicamentos prescritos por grupo de edad hubo diferencias (p<0,05), aunque no la hubo si desglosamos los grupos de edad por sexo (p>0,05). Se detectaron 222 problemas relacionados con los medicamentos (PRM) (35,0% sobre el total de prescripciones crónicas), de los cuales el 93,3% fueron PPI (73,5% STOPP, 19,8% START).
Esto supuso para cada paciente 2,1±1,1 criterios STOPP y 0,6±0,5 criterios START. Al igual que en el número de medicamentos, existieron diferencias significativas (p<0,05) entre el grupo de mayores de 80 años (2,3±1,3 STOPP y 0,9±0,9 START) y el de menores de 80 años (1,6±1,3 STOPP y 0,4±0,6 START), pero no así por sexos (p>0,05) donde STOPP (1,7±1,3 hombres y 2,0±0,5 mujeres) y START (0,7±0,9 hombres y 0,5±0,6 mujeres). El 81,0% de los pacientes presentó algún criterio STOPP y el 44,2% algún START. Un 59,0% presentaron entre 1 y 3 criterios STOPP y un 29,9% 1 criterio START.
Clasificación de las PPI detectadas
Según la revisión de 2014 existen 13 secciones y 87 criterios STOPP y 9 secciones y 34 criterios START. En nuestro estudio estuvieron representados 11 secciones con 25 criterios diferentes STOPP y 8 START. Se detectaron 163 PPI y 44 PPO. Se clasificaron también por subgrupo de la clasificación Anatómica, Terapéutica y Química (ATC) y por principio activo. Se muestran las de mayor prevalencia en la tabla 2. (Ver tabla en pdf)
La sección A (61 PPI) fue la más frecuente dentro de los STOPP. Incluye los medicamentos con evidencia baja (37 PPI) así como duplicidades (19 PPI) e inercia terapéutica (5 PPI). También la D (27 PPI), especialmente el uso de benzodiacepinas (BZD) durante un periodo superior a 4 semanas. Las BZD aparecieron otra vez en la sección K (10 PPI).
La sección L (23 PPI) correspondió toda al criterio L2, uso de opioides pautados sin asociar laxantes. Por último, la sección J (14 PPI) donde aparecieron como fármacos implicados los betabloqueantes y las sulfonilureas.
En los START la sección con mayor prevalencia fue la A (11 PPO). Se hallaron pacientes con indicación de inhibidores del enzima conversor de angiotensina (IECA), estatinas o antiagregantes. También destacaron la C y la E (9 PPO ambas). Incluye pacientes que requieren suplementos de calcio y vitamina D y pacientes con ansiedad no controlada.
Por último, destacó la sección H (7 PPO), necesidad de laxantes en pacientes con pauta de opioides, muy relacionado con el L2 de los STOPP.
Los tres CIE más prescritos en nuestro estudio son el 401 hipertensión arterial (HTA), 272 dislipemia y 250 diabetes (DM), sumando entre las tres un 27,9% de los CIE diagnosticados. Los CIE 780 (Síntomas generales) y V07 (Medidas profilácticas), suman entre ambos cerca de un 10% de los CIE diagnosticados.
Intervenciones farmacéuticas
Se detectaron 222 PRM, la mayoría referentes a PPI. Se realizaron 91 intervenciones, (40,9%) sobre el total de PRM. La tabla 3 refleja su distribución.
Tabla 3 Intervenciones farmacéuticas realizadas y su distribución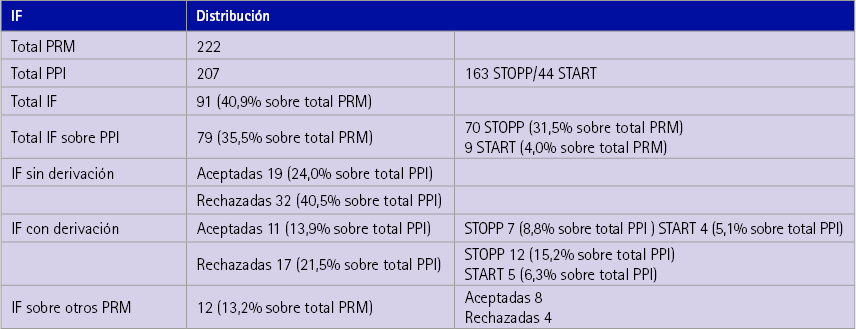
Entre las aceptadas por el paciente sin derivación la mayoría correspondieron al criterio L2 STOPP. Se incidió en la mejora de hábitos dietéticos y se indicó Plantago ovata si no existía contraindicación.
Entre las rechazadas sin derivación la mayoría se realizaron sobre fármacos con evidencia baja y sobre uso prolongado de BZD. Rechazaron la intervención por considerar que estaban prescritos por su médico y miedo a no dormir respectivamente.
La tabla 4 muestra las IF que requirieron derivación, así como la respuesta de los médicos y su grado de aceptación.
Valoración económica y encuesta de satisfacción
Tabla 4 Intervenciones farmacéuticas con derivación al médico de atención primaria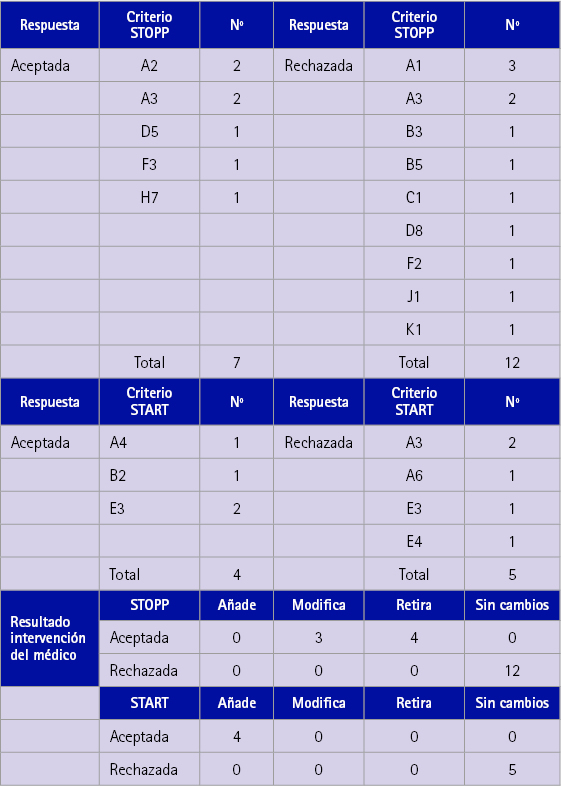
Tabla 5 Prevalencia de PPI utilizando criterios STOPP-START en estudios en España e internacionales en los diferentes niveles asistenciales [14]![Prevalencia de PPI utilizando criterios STOPP-START en estudios en España e internacionales en los diferentes niveles asistenciales [14] Prevalencia de PPI utilizando criterios STOPP-START en estudios en España e internacionales en los diferentes niveles asistenciales [14]](/sites/default/files/wysiwyg/presc_tabla5.jpg)
El tiempo medio por visita fue de 38 minutos. El coste por hora del farmacéutico de 17,57. El coste de material para 100 pacientes 163,46 € y el software de cribado 660 €. Esta evaluación arrojó un coste por paciente de 21,82 €.
Mediante las IF se evitaron 19 derivaciones al médico de atención primaria. Esto supuso una estimación de ahorro de 6,57 € ahorrados por paciente y 506,16 € en total.
La encuesta de satisfacción fue completada por 72 pacientes, lo que supone un 93,5% del total.
La mayor parte de los pacientes consideraron la IF sencilla (88,0%) y útil (64,0%). También consideraron resueltas sus dudas un 83,0% de los pacientes y un 63,0% lo recomendarían siempre a otros pacientes. Un 58,0% de los pacientes consideraban que la revisión debería ser conjunta médico-farmacéutico y sólo un 3,0% recordaba una revisión similar en su centro de salud. Un 42,0% de los pacientes no pagaría por el servicio, un 47,0% 10 €. Sólo un 11,0 % pagarían 20 € o más.
Discusión
En España, del año 2010 al 2014 se publicaron 22 estudios sobre prevalencia de PPI de acuerdo a los criterios STOPP-START [14]. Una revisión en Pubmed ha revelado que, pese a que la realización de estudios continúa, los relacionados con farmacia comunitaria siguen siendo escasos [15,16].
La mayoría cuentan con el hándicap de no tener al paciente delante en el momento de la revisión de la medicación. Son estudios con una n muy elevada, con datos obtenidos de los diferentes módulos de prescripción en los centros de atención primaria [17]. Existe evidencia de que una correcta entrevista clínica puede reducir los errores de medicación en los pacientes, especialmente en ancianos polimedicados [18], relacionada entre otras cosas, con una correcta comprensión del tratamiento, lo cual también favorece la adherencia. Por tanto, creemos que una de las fortalezas de este estudio es que se ha realizado con datos obtenidos por la farmacia comunitaria y conseguidos parte de ellos mediante entrevista clínica con el paciente.
Una de las principales limitaciones de este estudio es el tamaño muestral. Cabe destacar que si bien la población que se podía estudiar era pequeña (106 pacientes) y los criterios de inclusión rigurosos, se consiguó ofertar el estudio a 97 pacientes, lo iniciaron 88 y lo finalizaron 77, lo que lo convierte en una muestra representativa, pero sin poder alcanzar la significación buscada.
La comparativa frente a otros estudios con mayor muestra [14] sitúa, a pesar de ello, la prevalencia de criterios STOPP (26%) en una horquilla muy similar.
En cuanto al análisis por edad y sexo, no existieron diferencias en la media de medicamentos entre hombres y mujeres. Sí existió diferencia (p<0,05) entre los rangos de edad con un promedio de 7,7 medicamentos en menores de 80 años y 8,9 en los mayores de 80. El número medio de medicamentos (8,2±2,2) también es concordante con la bibliografía consultada [19,20].
Los grupos terapéuticos más prescritos en nuestro estudio son los referentes al aparato cardiovascular, SNC y tracto alimentario, suponiendo la suma de los tres más de un 70% de las prescripciones. Esto es coincidente con la bibliografía consultada [21]. Si analizamos los cinco principios activos más prescritos encontramos omeprazol (6,6%), paracetamol (6,3%), hidroclorotiazida (5,7%), atorvastatina (4,3%) y ácido acetilsalicílico (AAS) (3,1%), coincidentes con los datos de prescripción del Ministerio de Sanidad, Consumo y Bienestar Social, a excepción de atorvastatina, ya que la estatina más prescrita es simvastatina.
Los tres CIE mayoritarios están relacionados con patologías de elevada prevalencia (HTA, DM y dislipemia). Estos datos son compatibles con los estudios de comunitaria revisados [17,22]. Cabe señalar la presencia de dos CIE claramente inespecíficos entre los más prevalentes, como son síntomas generales y medidas profilácticas, utilizadas en muchas ocasiones como cajones de sastre para poder prescribir.
Los criterios STOPP afectan a un 26% sobre del total de las prescripciones, en la horquilla de los estudios consultados. Supone una media de 1,9 criterios por paciente, siendo superior en los mayores de 80 años con 2,3 (p<0,05). La sección A (Indicación de la medicación) es la más prevalente (37,4%) y al incluir las duplicidades terapéuticas y la utilización de medicamentos sin evidencia clínica es un claro marcador de mala calidad de la prescripción. La sección D (Sistema nervioso) ha tenido una alta prevalencia (16,5%). El uso prolongado de las BZD durante más de cuatro semanas sin indicación (D5) es la PPI más habitual. Esto es coincidente con la bibliografía consultada [23,24]. Otra sección ampliamente representada es la L (analgésicos) con un 14,1% y donde todos los criterios se corresponden al L2 (estreñimiento asociado al uso de analgésicos opioides). Este grupo ha sido el que mayor número de intervenciones farmacéuticas sin derivación ha generado. Otra sección representada es la J (Sistema endocrino) con un 8,5%. Llama la atención la prescripción de sulfonilureas. Estos fármacos son cada vez menos utilizados, sobre todo en ancianos por su capacidad de producir hipoglucemias.
Hubo una prevalencia baja de criterios START (7%), por debajo de la bibliografía consultada [17,18,23,24], probablemente relacionado con la imposibilidad de acceder a la historia del paciente y consultar valores que puedan orientar hacia los mismos. La sección más representada es la A (Sistema cardiovascular) con un 25% de los criterios encontrados. Dentro de esta, los criterios A5 necesidad de estatinas en enfermedad cardiovascular (ECV) y A6 IECA en insuficiencia cardíaca son los más representativos. La sección C, sistema nervioso central (SNC), era la segunda más representada (20,5%), y dentro de esta el criterio C5, utilización de inhibidores selectivos de la recaptación de serotonina (ISRS) en trastornos de ansiedad era el mayoritario. Puede estar relacionado con el excesivo uso de las BZD en trastornos de ansiedad. La sección E (Sistema músculo-esquelético) también tiene un 20,5% de prevalencia, con los criterios E3, E4 y E5, que determinan la falta de calcio y vitamina D. Por último, la sección H (Analgésicos), representada exclusivamente por el criterio H2 (Laxantes en pacientes que utilizan opioides de forma regular), tuvo una prevalencia del 15,9%, muy relacionado con el criterio STOPP L2.
En cuanto a las intervenciones, la aceptación por parte del paciente fue de un 37%. Es llamativo la reticencia de los pacientes a aceptar aquellas que tenían relación con medicación con baja evidencia y el uso prolongado de BZD. Fueron muy bien acogidas aquellas destinadas al tratamiento del estreñimiento. Las intervenciones con derivación tuvieron una aceptación menor (27%), creemos que por desconocimiento del objetivo del estudio entre otros factores.
La actuación del farmacéutico fue considerada útil, sencilla y recomendable por los pacientes, que también reclamaron una mayor coordinación médico-farmacéutico. El tiempo medio del estudio se situó en unos 40 minutos por paciente, compatible con la bibliografía consultada [25]. Su coste económico para la farmacia y lo que estaban los pacientes dispuestos a pagar por él lo convierten hoy día en insostenible sin financiación pública o privada.
Conclusiones
1. Se realizó un estudio observacional con intervención sobre la detección de PPI en pacientes ancianos polimedicados en una farmacia comunitaria de Valencia.
2. Los datos se obtuvieron mediante entrevista clínica con el paciente valorando hábitos de salud, adherencia y perfil farmacoterapéutico.
3. Se ha podido establecer relación entre polifarmacia y PPI, existiendo diferencias significativas entre los dos grupos de edad estudiados, siendo mayor en los pacientes mayores de 80 años. Estos resultados son coincidentes con la bibliografía consultada. No se han hallado diferencias entre sexos.
4. Se ha detectado una mayor prevalencia de criterios STOPP frente a los START, lo cual es coincidente con los estudios previos. La sección A ha sido la mayoritaria en prevalencia de PPI para ambos.
5. Se pudo intervenir en el 35% de las PPI siendo en porcentaje mayor la aceptación entre médicos que entre los pacientes. Hasta en un 9% de los casos se pudo evitar la derivación, lo que supuso un ahorro de 6,57 € por paciente.
6. La mayoría de los pacientes han considerado útil y sencillo el estudio y lo recomendarían a otros pacientes. También la mayoría consideraba que debía hacerse conjuntamente por médico-farmacéutico. La remuneración del servicio a la cual estaban dispuestos a llegar los pacientes no lo convierte en sostenible en el tiempo.
A modo de resumen podemos concluir que una revisión sistemática, protocolizada, coordinada con el médico y con la participación activa del paciente mejora la farmacoterapia permitiendo detectar e intervenir sobre las PPI.
Trabajo ganador del premio Francisco Martínez Romero a la mejor tesis doctoral en Farmacia Comunitaria Asistencial 2016-2017 en su 1ª edición.
Referencias bibliográficas
1. Delgado Silveira E, Muñoz García M, Montero Errasquin B, Sánchez Castellano C, Gallagher P, Cruz-Jentoft A. Prescripción inadecuada en los pacientes mayores: los criterios STOPP-START. Rev Esp Geriatr Gerontol. 2009; 44(5):273–279. doi:10.1016/j.regg.2009.03.017
2. Beers MH. Explicit criteria for determining potentially inappropriate medication use by the elderly. An update. Arch Intern Med. 1997; 157:1531–1536. doi:10.1001/archinte.1997.00440350031003
3. Gallagher P, O´Mahony D. STOPP (Screening Tool of Older Persons’ potentially inappropriate Prescriptions): application to acutely ill elderly patients and comparison with Beers’ criteria. Age and Ageing 2008; 37:673–679. doi:10.1093/ageing/afn197
4. Barry PJ, O’Keefe N, O’Connor KA, O’Mahony D. Inappropriate prescribing in the elderly: a comparison of the Beers criteria and the improved prescribing in the elderly tool (IPET) in acutely ill elderly hospitalized patients. J Clin Pharm Ther. 2006; 31(6):617-626. doi:10.1111/j.1365-2710.2006.00783.x
5. Dalleur O, Spinewine A, Henrard S, Losseau C, Speybroeck N, Benoit B. Inappropriate Prescribing and Related Hospital Admissions in Frail Older Persons According to the STOPP and START Criteria. Drugs Aging 2012; 29:829. doi:10.1007/s40266-012-0016-1
6. Pyszka LL, Seys Ranola TM, Milhans SM. Identification of inappropriate prescribing in geriatrics at a Veterans Affairs hospital using STOPP/START screening tools. Consult Pharm. 2010; 25:365–373. doi:10.4140/TCP.n.2010.365
7. Hamilton H, Gallagher P, Ryan C, Byrne S, O´Mahony D. Potentially inappropriate medications defined by STOPP criteria and the risk of adverse drug events in older hospitalized patients. Arch Intern Med. 2011; 171:1013–1019. doi:10.1001/archinternmed.2011.215
8. Ryan C, O´Mahony D, Byrne S. Application of STOPP and START criteria: interrater relability among pharmacists. Ann Pharmacother. 2009 Jul; 43(7):1239-1244. doi: 10.1345/aph.1M157. Epub 2009 Jul 7. doi: 10.1345/aph.1M157
9. Mud F, Mud S, Rodríguez MJ, Ivorra MD, Ferrándiz ML. Detección de prescripciones potencialmente inapropiadas en ancianos: estudio descriptivo en dos farmacias comunitarias. Farmacéuticos Comunitarios 2014; 6(2):20-26. doi:10.5672/FC.2173-9218.(2014/Vol6).002.04
10. Ley 16/2003, de 28 de mayo, de cohesión y calidad del Sistema Nacional de Salud. BOE núm. 128, de 29/05/2003
11. Andrés Iglesias JC, Fornos Pérez JA, Andrés Rodríguez NF. Introducción a la investigación en farmacia comunitaria. Vigo: Grupo Berbés y Aula Cofano; 2010.
12. Fernández-Llimós F, Martínez Romero F, Faus MJ. Problemas relacionados con la medicación. Conceptos y sistemática de clasificación. Pharm Care Esp. 1999; 1:279-288.
13. Rodríguez MA, García-Jiménez E, Amariles P, Rodríguez A, Faus MJ. Revisión de tests de medición del cumplimento terapéutico utilizados en la práctica clínica. Aten Primaria. 2008; 40(8):413-417. doi:10.1157/13125407
14. Delgado Silveira E, Montero Errasquín B, Muñoz García M, Vélez-Díaz-Pallarés M, Lozano Montoya I, Sánchez-Castellano C, et al. Mejorando la prescripción de medicamentos en las personas mayores: una nueva edición de los criterios STOPP-START. Rev Esp Geriatr Gerontol. 2015; 50:89-96. doi:10.1016/j.regg.2014.10.005
15. Twigg M, Wright D, Barton G.R, Thornley T, Kerr C. The four or more medicines (FOMM) support service: results from an evaluation of a new community pharmacy service aimed at over-65s. Int J Pharm Pract. 2015; 23:407-414. doi:10.1111/ijpp.12196
16. Delgado E, Fernandez EM, García-Mina M, Albiñana MS, Casajús MP. Peris JF. The impact of Pharmacy Intervention on the treatment of elderly multi-pathological patients. Farm Hosp. 2015; 39(4):192-202.
17. Paci JF, García M, Redondo FJ. Fernández MI. Prescripción inadecuada en pacientes polimedicados mayores de 64 años en atención primaria. Aten Primaria. 2015; 47(1):38-47. doi:10.1016/j.aprim.2014.03.013
18. Pérula de Torres LA, Pulido L, Pérula de Torres C, González J, Olaya I, Ruiz I. Eficacia de la entrevista motivacional para reducir errores de medicación en pacientes crónicos polimedicados mayores de 65 años: resultados de un ensayo clínico aleatorizado por cluster. Med Clin (Barc). 2014; 143(8):341-348. doi:10.1016/j.medcli.2013.07.032
19. Mera F, Mestre D, Almeda J, Ferrer A, Formiga F, Rojas S. Paciente anciano y medicación crónica inapropiada en la comunidad: ¿somos conscientes de ello? Rev Esp Geriatr Gerontol. 2011; 46:125-130. doi:10.1016/j.regg.2010.12.008
20. Hernández J, Mas X, Riera D, Quintanilla R, Gardini K, Torrabadella J. Prescripción inapropiada de fármacos en personas mayores atendidas en un centro de atención primaria según los criterios STOPP-START. Rev Esp Geriatr Gerontol. 2013; 48:265-268. doi:10.1016/j.regg.2013.04.004
21. Lam JR, Schneider JL, Zhao W, Corley DA. Proton pump inhibitor and histamine 2 receptor antagonist use and vitamin B12 deficiency. JAMA. 2013; 310:2435–2442. doi:10.1001/jama.2013.280490
22. Parodi N, Villán YF, Granados MI, Royuela A. Prescripción potencialmente inapropiada en mayores de 65 años en un centro de salud de atención primaria. Aten Primaria. 2014; 46(6):290-297. doi:10.1016/j.aprim.2013.12.007
23. Candela E, Mateos N, Palomo L. Adecuación de la prescripción farmacéutica en personas de 65 años o más en centros de salud docentes de Cáceres. Rev Esp Salud Pública. 2012; 86:419-434.
24. Sotoca JM, Anglada H, Molas G, Fontanals S, Rovira M, Sebastián L. Aplicación de los nuevos criterios de prescripción inadecuada STOPP-START a pacientes geriátricos institucionalizados. FAP. 2011; 9:2-7.
25. Cobián MB. El coste del seguimiento farmacoterapéutico en una farmacia comunitaria (II): costes de funcionamiento del servicio. Farmacéuticos Comunitarios 2014; 6(3):25-30. doi:10.5672/FC.2173-9218.(2014/Vol6).003.04
Editado por: © SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria.
© Copyright SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria. Este artículo está disponible en la url https://www.farmaceuticoscomunitarios.org/ Este trabajo está bajo la licencia Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License. Las imágenes u otro material de terceros en este artículo se incluyen en la licencia Creative Commons del artículo, a menos que se indique lo contrario en la línea de crédito. Si el material no está incluido en la licencia Creative Commons, los usuarios deberán obtener el permiso del titular de la licencia para reproducir el material. Para ver una copia de esta licencia, visite https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es_ES


