- La revista
- where to buy air jordan shoes in dubai Low Reverse Liverpool DQ6400 , 300 Release Date - SBD - mens nike shox red and white color chart 6500
- Adidas x Pharrell NMD HU Gold - adidas Nizza Platform Mid Parley Almost Blue W Release Date - SBD
- stan smith nuud women black and blue jordan shoes - IetpShops - Adidas AdiFC Orlando Pirates
- nike zoom griffey black and grey shoes gold women - insa Nike Air Force 25 Supreme Black @ Purchaze - IetpShops
- Air MUS12 Jordan 3LAB5 Gamma Blue Metallic Silver - MUS12 Jordan Air 200e Men Dc9836-200 - 200 - MUS12 Jordan Air 200e Men Dc9836
- NBA x Nike Dunk Low 75th Anniversary
- nike dunk high cargo khaki white
- kids air jordan
- Travis Scott Fragment Air Jordan 1 Low DM7866 140 Release Date 4
- Air Jordan 5 Racer Blue CT4838 004 Release Date Price 4
- Presentación
- Políticas y proceso editorial
- Rigor científico y metodológico
- Producción y Administración
- Comités
- Normas presentación
- Consideraciones eticas
- Enviar artículo
- Hemeroteca
- Indexación
- Buscar
- Contacto
Farm Comunitarios. 2018 Jun 30;10(2):21-26. doi: 10.5672/FC.2173-9218.(2018/Vol10).002.04
Proyecto ‘KAIRÓS’: monitorización ambulatoria de la presión arterial en farmacia comunitaria. Control y seguimiento de la presión arterial en pacientes hipertensos ancianos tratados
Introducción
La hipertensión arterial (HTA) es el principal factor de riesgo vascular conocido [1], que en la población anciana (>65 años) presenta una prevalencia de hasta el 60% [2,3]. La presión arterial sistólica (PAS) es la máxima responsable del aumento de la incidencia y prevalencia de la HTA [4] estando íntimamente relacionada con la edad y siendo además un predictor de complicaciones más potente que la presión arterial diastólica (PAD) a partir de los 50 años de edad [5,6].
Su relación con el riesgo [7,8] de enfermedades cardiovasculares (infarto de miocardio, ictus, insuficiencia cardíaca, nefropatía) es continua, constante e independiente de otros factores de riesgo.
Existen diferentes métodos de medida de los valores de presión arterial (PA): medida aislada o clínica, automedida domiciliaria de presión arterial (AMPA) y monitorización ambulatoria de la presión arterial (MAPA). La medición aislada ha sido el método usado tradicionalmente para el diagnóstico y seguimiento de la hipertensión, así como para el establecimiento del riesgo vascular asociado [9].
No obstante es la MAPA la que ha demostrado una mayor especificidad y sensibilidad en el diagnóstico. Nos permite conocer si existen modificaciones significativas en el patrón circadiano de la presión arterial (hay estudios que relacionan el patrón circadiano non dipper, es decir, sin descenso de la PA durante la noche respecto al día, con hipertrofia ventricular izquierda [10], con mayor deterioro cognitivo [11] y daño renal [12] entre otros.
La MAPA es la que mejor se correlaciona con la posible lesión de órganos diana y episodios cardiovasculares [13], la que permite una determinación más exacta del grado de control, ya que el grado de control de la HTA, tanto en el ámbito de la atención primaria [14] (41%) como en el de especializada [15] (51%), sigue siendo deficitario, especialmente en la población mayor de 65 años (38,2%) [16], y la identificación de hipertensión clínica aislada. Se define esta por la presencia en consulta de valores de presión arterial sistólica y diastólica iguales o superiores a 140/90 mmHg pero con registros ambulatorios en los que la presión arterial es inferior a 135/85 mmHg en períodos de actividad, inferior a 120/70 mmHg durante el periodo de sueño y una media de presión arterial de 24 horas inferior a 130/80 mmHg [17]. Tiene una prevalencia que ronda el 20% en la población general [18,19] y el 45% en ancianos [20,21]. Permite detectar también la hipertensión enmascarada no controlada, definida como la presencia en pacientes con tratamiento antihipertensivo de mediciones en consulta de presión arterial sistólica y diastólica inferiores a 140/90 mmHg pero con registros MAPA en los que la presión arterial es igual o superior a 135/85 mmHg durante la actividad y/o igual o superior a 120/70 mmHg durante el sueño, y/o una media de presión arterial de 24 horas igual o superior a 130/80 mmHg, que tiene una prevalencia que se sitúa en el 13% en estudios poblacionales [21,22].
El farmacéutico comunitario, en equipo interdisciplinar con el médico de atención primaria, ocupa un lugar privilegiado en el cribado de la hipertensión mediante estrategia oportunista a través de la medición periódica de la presión arterial de los usuarios [22-25].
Los objetivos de nuestro estudio son:
1. Conocer, mediante la realización de monitorización ambulatoria de la PA en farmacia comunitaria (FC), el grado de control de la PA del paciente hipertenso anciano.
2. Identificación del perfil circadiano de los pacientes analizados.
3. Comprobar la prevalencia de la hipertensión clínica aislada y la hipertensión enmascarada no controlada.
Material y métodos
Diseño
Estudio observacional transversal realizado en dos farmacias comunitarias de Galicia desde enero 2013 hasta octubre 2015.
Pacientes
Se realizó un muestreo consecutivo de los pacientes hipertensos ≥65 años de edad de ambos sexos y con tratamiento farmacológico con antihipertensivos desde al menos 3 meses antes, que acudieron a las dos farmacias participantes durante el período del estudio.
Se excluyeron aquellos pacientes con intolerancia al monitor, medidas aisladas en FC con valores de PAS ≥180 y/o PAD ≥110 mmHg, limitaciones para la compresión, perímetro de brazo superior a 42 cm, cualquier diagnóstico de taquiarritmias y los casos de negativa del sujeto o cooperación insuficiente.
Todos los participantes fueron informados del objetivo del estudio y firmaron un consentimiento informado.
Procedimiento
A todos los participantes se les realizaron las medidas aisladas de la PA, en 4 visitas usando un tensiómetro (OMRON® M10-IT) con un manguito adecuado al perímetro de su brazo, siguiendo las recomendaciones de Mancia et al [26].
Se consideró que el paciente tenía buen control de la HTA cuando el promedio de la PAS y PAD de las medidas efectuadas en la visita eran inferiores a 140 y 90 mmHg respectivamente para la población en general y PAS/PAD<140/85 mmHg para pacientes con diabetes.
A cada paciente se le realizó, coincidiendo con el día de la segunda visita para la medición asilada de la PA, una MAPA de un mínimo de 29 horas con tomas en el brazo no dominante cada 20 minutos durante el periodo de vigilia y cada 30 minutos durante el periodo de sueño usando un monitor WatchBP03. Todos los participantes recogieron en un diario la hora de levantarse y acostarse, los tiempos de actividad física y toma de medicación.
Se consideraron correctas aquellas pruebas que cumplieron todos los siguientes criterios [27]:
• Registros válidos durante las 29 horas >70%.
• 20 medidas válidas durante la vigilia (09:00-21:00 h).
• 7 medidas válidas durante el sueño (01:00-06:00 h).
• ≥2 medidas válidas/h durante la vigilia y 1 válida/h durante el sueño.
De acuerdo con las directrices de la Guía de práctica clínica de la ESH/ESC [27] se definió como buen control ambulatorio valores de PAS/PAD en periodo de 24 horas <130/80 mmHg y <135/85 mmHg en periodo de actividad y <120/70 mmHg para el periodo nocturno.
En cada paciente se recogieron también los siguientes parámetros (tabla 1): sexo, edad, índice de masa corporal (IMC), perímetro de cintura (considerando límites normales <102 centímetros en varones y <88 centímetros en mujeres), antecedentes familiares de enfermedad cardiovascular (<55 años en varones o <65 años en mujeres), hábito tabáquico, alteración lipídica (colesterol total ≥200 mg/dl o LDL >100 mg/dl o HDL <40 mg/dl 7 o tener instaurado tratamiento hipolipemiante), diabetes, elevación de la creatininemia (considerando límite normal de 0,7 a 1,3 mg/dl para los hombres y de 0,6 a 1,1 mg/dl para las mujeres) y número de medicamentos antihipertensivos que el paciente toma.
Análisis estadístico
Las variables cualitativas se presentan como proporciones y se analizó el comportamiento de las mismas mediante la prueba Chi-cuadrado de Pearson. Las variables cuantitativas se expresan como media ± desviación estándar. Para analizar su comportamiento se utilizaron o bien la prueba t de Student o bien la U de Mann-Whitney, según los datos de cada variable independiente se puedan suponer normales o no normales (se aplicó para cada variable un test de Kolmogoroff-Smirnoff para estudiar dicha situación). Los resultados se consideraron estadísticamente significativos si la p<0,05. Los datos han sido procesados mediante el paquete estadístico SPSS® 21.0.
Resultados
La muestra inicial estaba formada por 246 pacientes de los cuales se eliminaron 27 (6 por decisión del paciente de la retirada de aparato de medición de PA antes de las 29 horas y 21 por no haber obtenido los registros válidos suficientes durante las 24 horas). La muestra final la conformaron 219 pacientes, 105 (47,9%) mujeres, con una edad de 71,5±5,4 años.
Los dos factores de riesgo cardiovascular más prevalentes encontrados fueron sedentarismo (65% de los pacientes) e hipercolesterolemia (63%). El 27,4% de los pacientes tenía diabetes.
El 38% de los pacientes tomaba monoterapia antihipertensiva (grupo farmacológico más utilizado: antagonista de los receptores de angiotensina II [ARA II] con un 56%, seguido de los inhibidores de la enzima de conversión de angiotensina [IECA] con un 29%).
Un 40% tomaba dos fármacos antihipertensivos, un 17% tomaba triple terapia antihipertensiva y solo un 5% tomaba cuatro o más fármacos antihipertensivos (tabla 1).
Tabla 1 Datos demográficos de los pacientes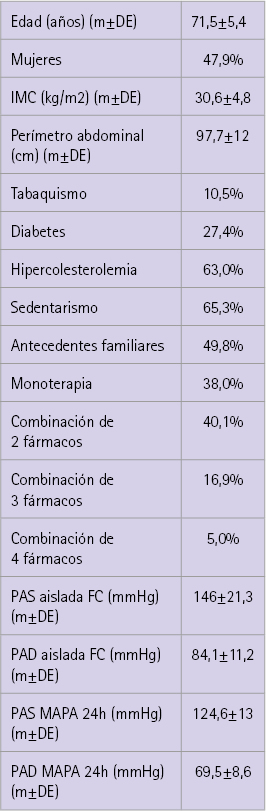
Los valores medios obtenidos de presión arterial fueron de: PAS/PAD: 146,0/84,1 mmHg para la medida aislada y PAS/PAD: 124,6/69,5 mmHg para la medida de MAPA de 24 horas. Las diferencias entre PAS/PAD de las medidas clínicas y ambulatoria fueron de 21,4/14,6 mmHg (p<0,001) (tabla 2).
Tabla 2 Resultados de las medidas de la PA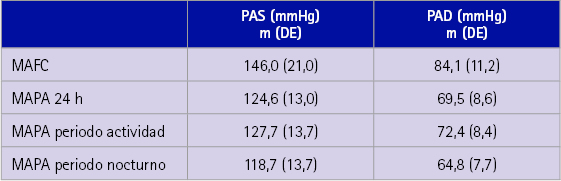
El grado de control fue del 33,8% (74 pacientes) según la medida aislada en farmacia comunitaria y el 44,7% (98 pacientes) la tenían controlada según resultados de monitorización ambulatoria de presión arterial.
Al analizar los pacientes según el grado de control mediante la utilización y los criterios de la MAPA se obtienen los resultados de la tabla 3.
Tabla 3 Características de los pacientes y grado de control de la PA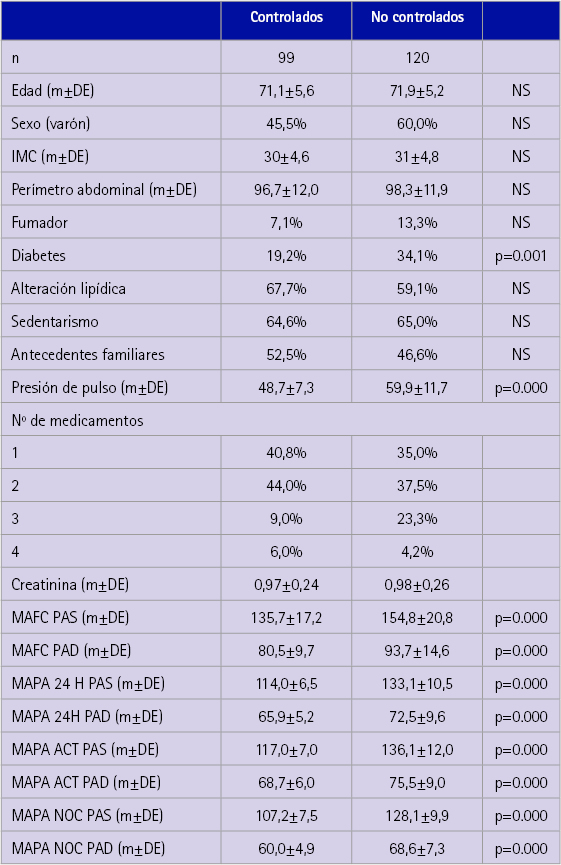
La diabetes (34,1% vs 19,2%, p<0,001), la presión de pulso (59,9 vs 48,7, p<0,001) y los valores de medida clínica y de MAPA 24 horas, MAPA actividad y MAPA nocturna fueron mayores en el grupo de los no controlados, presentando diferencias estadísticamente significativas entre ambos grupos.
La prevalencia de patrón circadiano dipper fue de un 29,7%.
21 pacientes hipertensos controlados con MAFC (<140/90 mmHg) (6% del total) tuvieron cifras de presión arterial ≥130/80 mmHg en MAPA 24h y/o ≥135/85 mmHg en MAPA actividad y/o ≥120/70 mmHg MAPA nocturna, considerándose pacientes que tenían hipertensión enmascarada no controlada.
46 pacientes hipertensos no controlados en MAFC (≥140/90 mmHg) (21% del total) tenían cifras de presión arterial <130/80 mmHg en MAPA 24h y <135/85 mmHg en MAPA actividad y <120/70 mmHg MAPA nocturna, considerándose pacientes con hipertensión clínica aislada (tabla 4).
Tabla 4. Relación entre MAFC y MAPA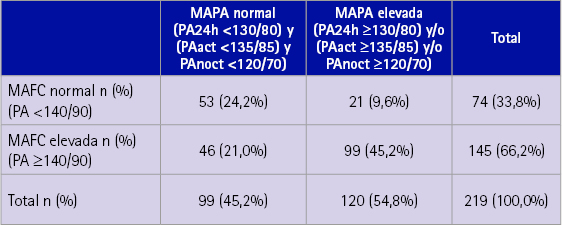
Discusión
El muestreo del estudio fue consecutivo. Esto es una posible fuente de sesgos, aunque lo prolongado del estudio (34 meses) lo hace improbable. Otras posibles fuentes de sesgo son que todos los participantes fuesen pacientes de dos farmacias comunitarias y que la población estudiada perteneciese al ámbito rural, por lo que entendemos que es posible que las conclusiones de este estudio no puedan aplicarse a poblaciones urbanas.
La mayor parte de los estudios publicados se realizan con MAPA de 24 horas. En el nuestro las MAPA de los pacientes tienen una duración mínima de 29 horas. La comparación de resultados entre estudios de MAPA de distinta duración es una posible fuente de sesgo.
La prevalencia de HTA controlada en el estudio PRESCAP [28] fue superior (44% vs 34%) a la que hemos encontrado nosotros. Si bien la metodología seguida para la toma de presión arterial fue la misma, la diferencia en el grado de control puede estar en que la medida en nuestro estudio se realizó en dos farmacias, con aparatos automáticos, frente al estudio PRESCAP que se llevó a cabo en centros de salud y en el que se utilizaron además de aparatos electrónicos automáticos (48,9%), esfigmógrafos de mercurio (33,4%) y esfigmógrafos aneroides (17,7%).
Hay otra serie de factores que pueden influir en esta diferencia: sedentarismo (mayor en nuestro estudio: 65,3 frente a 55,6), tiempo del estudio (2 años y 10 meses en nuestro estudio frente a época estival –junio- en el estudio PRESCAP), tratamiento farmacológico (mayor monoterapia: 38% frente a 33,6%) y menor terapia múltiple (62% frente a 66,4%) y proporción de pacientes con diabetes (27,4% frente a 33,1%) [28].
En el estudio de Bendzala et al [29] se obtuvo un porcentaje de pacientes dipper de 23,5% frente al 29,7% en el nuestro. Esto puede ser debido a que la duración de la MAPA de nuestro estudio fue de 29 horas frente a la de ellos, que fue de 24 horas. También puede influir el que de nuestra muestra 117 pacientes estén tomando medicación antihipertensiva nocturna (cronoterapia).
La prevalencia de HTA aislada y la de HTA enmascarada fue menor en nuestro estudio que las del estudio FAPRES [30]. La hipertensión clínica aislada está presente en un 21% de nuestros pacientes frente a un 27,8% en el estudio FAPRES. La hipertensión enmascarada representa un 9,6% de los pacientes de nuestro estudio frente al 12,2% de los pacientes del citado FAPRES [30].
El que la edad media de los dos estudios fuese similar (71,5 vs 72,8 años) hace que esta no sea una causa de las diferencias de resultados entre ambas.
El motivo de las diferencias entre hipertensión clínica aislada de ambos estudios puede ser debida a los criterios de evaluación de la MAPA. En el estudio FAPRES [30] se considera el valor de la MAPA para 24 horas (>130/80 mmHg) para identificar al paciente que tiene mal controlados los valores de PA. En nuestro estudio los criterios son más estrictos. Consideramos mal controlada la MAPA cuando la MAPA actividad >135/85 mmHg y/o MAPA nocturna >120/70 mmHg y/o MAPA 24 horas >130/80 mmHg.
Conclusiones
1. El grado de control de la presión arterial de pacientes hipertensos ancianos es mayor cuando se analiza mediante MAPA.
2. El perfil circadiano de los pacientes hipertensos ancianos es mayoritariamente non dipper.
3. La realización de monitorización ambulatoria de la presión arterial en farmacia comunitaria permite identificar la hipertensión clínica aislada y la hipertensión enmascarada no controlada en pacientes hipertensos ancianos tratados. La medida aislada de presión arterial es inadecuada e insuficiente para optimizar el control de la hipertensión en estos pacientes.
Referencias bibliográficas
1. Sierra C, López-Soto A, Coca A. La hipertensión arterial en la población anciana. Rev Esp Geriatr Gerontol. 2008; 43(Supl.2):53-9.
2. Banegas JR, Rodríguez-Artalejo F, Ruilope LM, Graciani A, Luque M, De la Cruz-Troca JJ, et al. Hypertension magnitude and management in the elderly population of Spain. J Hypertens. 2002; 20:2157-64. doi:10.1097/00004872-200211000-00014
3. Coca A, Aranda P, Bertomeu P, Bonet A, Esmatjes E, Guillén F et al. Estrategias para un control eficaz de la hipertensión arterial en España. Documento de consenso. Rev Esp Geriatr Gerontol. 2006; 41:301-5. doi:10.1016/S0211-139X(06)72977-8
4. Franklin SS, Gustin W, Wong ND, Larson MG, Weber MA, Kannel WB, et al. Hemodynamic patterns of age-related changes in blood pressure. The Framingham Heart Study. Circulation. 1997; 96:308–5. doi:10.1161/01.CIR.96.1.308
5. Haider AH, Larson MG, Franklin SS, Levy D. Systolic blood pressure, diastolic blood pressure, and pulse pressure as predictors of risk for congestive heart failure in the Framingham Heart study. Ann Intern Med. 2003; 138:10-7. doi:10.7326/0003-4819-138-1-200301070-00006
6. Vishram JK, Borglykke A, Andreasen AH, Jeppesen J, Ibsen H, Jørgensen T el al;on behalf of the MORGAMProject. Impact of Age onthe Importance of Systolic and Diastolic Blood Pressures for Stroke Risk: The MOnica, Risk, Genetics, Archiving and Monograph (MORGAM) Project. Hypertension 2012; 60(5):1117–23. doi:10.1161/HYPERTENSIONAHA.112.201400
7. Ettehad D, Emdin CA, Kiran A, Anderson SG, Callender T, Emberson J, et al. Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. Lancet. 2016; 387 (10022):957-67. doi:10.1016/S0140-6736(15)01225-8
8. World Health Organization (WHO). Global Atlas on Cardiovascular Disease Prevention and Control. Mendis S, Puska P, Norrving B editors. Geneva: World Health Organization; 2011.
9. Lewington S, Clarke R, Qizilbash N, Peto R, Collins R. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. Lancet. 2002; 360(9349):1.903-13.
10. Hoshide S, Kario K, Hoshide Y, Umeda Y, Hashimoto T, Kunii O, et al. Associations between nondipping of nocturnal blood pressure decrease and cardiovascular target organ damage in strictly selected community-dwelling normotensives. Am J Hypertens. 2003; 16(6):434–8. doi:10.1016/S0895-7061(03)00567-3
11. Conway KS, Forbang N, Beben T, Criqui MH, Ix JH, Rifkin DE. Relationship between 24-hour ambulatory blood pressure and cognitive function in community-living older adults: The UCSD Ambulatory Blood Pressure Study. Am J Hypertens. 2015; 28(12):1444-52. doi:10.1093/ajh/hpv042
12. Fan HQ, Li Y, Thijs L, Hansen TW, Boggia J, Kikuya M, et al. Prognostic value of isolated nocturnal hypertension on ambulatory measurement in 8711 individuals from 10 populations. J Hypertens. 2010; 28(10):2036–45. doi:10.1097/HJH.0b013e32833b49fe
13. Hermida RC, Ayala DE, Cavo C, Smolensky MH, Portaluppi F. Chronotherapy in hypertensive patients: administration-time dependent effects of treatment on blood pressure regulation. Expert Rev Cardiovasc Ther. 2007; 5(3):463-75. doi:10.1586/14779072.5.3.463
14. Llisterri J, Rodríguez GC, Alonso FJ, Banegas JR, González-Segura J, Lou S, et al. Control de la presión arterial en la población hipertensa española atendida en Atención Primaria. Estudio PRESCAP 2006. Med Clin (Barc). 2008; 130:681-7. doi:10.1157/13120766
15. Banegas J.R,Segura J,Ruilope L.M, Luque M, García-Robles R,Campo C et al. CLUE Study Group Investigators. Blood pressure control and physician management of hypertension in hospital hypertension units in Spain. Hypertension. 2004; 43(6):1338-44. doi:10.1161/01.HYP.0000127424.59774.84
16. Rodríguez-Roca GC, Valls-Roca F, Pallarés-Carratalá V, Llisterri JL, Barrios V, Alonso-Moreno FJ, et al. Control de la presión arterial en una población hipertensa española ≥ 65 años asistida en Atención Primaria. Datos del estudio PRESCAP 2006. Semergen. 2009; 35(9):426-34. doi:10.1016/S1138-3593(09)72841-2
17. Pickering TG, DPhil MD,James GD, Boddie CH,Harshfield G.A, Blank S et al. How common is white coat hypertension? JAMA 1998; 259:225-8. doi:10.1001/jama.1988.03720020027031
18. Franklin SS, Thijs L, Hansen TW, Li Y, Boggia J, Kikuya M, Björklund-Bodegard K, et al. International database on Ambulatory Blood Pressure in Relation to Cardiovascular Outcomes Investigators. Significance of White-coat hypertension in older persns with isolted systolic hypertension: a meta-analysis using the International Database on Ambulatory Blood Pressure Monitoring in relation to Cardiovascular Outcomes population. Hypertension 2012; 59:564-71. doi:10.1161/HYPERTENSIONAHA.111.180653
19. Conen D, Aeschbacher S, Thijs L, Li Y, Boggia J, Asayama K, et al. Age-specific differences between conventional and ambulatory daytime blood pressure values. Hypertension. 2014; 64: 1073-9. doi:10.1161/HYPERTENSIONAHA.114.03957
20. Angeli F, Verdecchia P, Gattobigio R, Borgioni C, Sardone M, Reboldi G, et al. White-coat hypertension in adults. Blood Press Monit. 2005; 10:301-305. doi:10.1097/00126097-200512000-00003
21. Fagard RH, Cornelissen VA. Incidence of cardiovascular events in white-coat, masked and sustained hypertension vs. true normotension: a meta-analysis. J Hypertens 2007; 25:2193–8. doi:10.1097/HJH.0b013e3282ef6185
22. Sabater-Hernández D, Sendra-Lillo J, Jiménez-Monleón JJ, Benrimoj SI, Durks D, Martínez-Martínez F, et al. MEPAFAR study workgroup. Identifying masked uncontrolled hypertension in the community pharmacy setting. Blood Press Monit. 2015; 20(3):138-43. doi:10.1097/MBP.0000000000000105
23. Kaczorowski J, Chambers LW, Dolovich L, Paterson JM, Karwalajtys T, Gierman T, et al. Improving cardiovascular health at population level: 39 community cluster randomised trial of Cardiovascular Health Awareness Program (CHAP). BMJ. 2011; 342:d442. doi:10.1136/bmj.d442
24. Albasri A, O Sullivan JW, Roberts NW, Prinjha S, McManus RJ, Sheppard JP. A comparison of blood pressure in community pharmacies with ambulatory, home and general practitioner office readings: systematic review and meta-analysis. J Hypertens. 2017 Oct;35(10):1919-1928. doi:10.1097/HJH.0000000000001443
25. Santschi V, Chiolero A, Colosimo AL, Platt RW, Taffé P, Burnier M, et al. Improving blood pressure control through pharmacist interventions: A meta- analysis of randomized controlled trials. J Am Heart Assoc. 2014; 3: e000718 doi:10.1161/JAHA.113.000718
26. Mancia G, Fagard R, Narkiewicz K, Redán J Zanchetti A, Böhm M, et al. ESH/ESC Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). J Hypertens. 2013; 31(7):1281-1357. doi:10.1097/01.hjh.0000431740.32696.cc
27. O’Brien E, Parati G, Stergiou G, Asmar R, Beilin L, Bilo G, et al. The European Society of Hypertension working Group on Blood Pressure Monitoring. European Society of Hypertension Position Paper on ambulatory blood pressure monitoring. J Hypertens. 2013; 31:1731-67. doi:10.1097/HJH.0b013e328363e964
28. Llisterri JL, Rodríguez-Roca GC, Alonso FJ, Prieto Díaz MA, Banegas JR, Gonzalez-Segura D, et al. Control de la presión arterial en la población hipertensa española asistida en Atención Primaria. Estudio PRESCAP 2010 Med Clin (Barc). 2012; 139:653-61. doi:10.1016/j.medcli.2011.10.023
29. Bendzala M, Kruzliak P, Gaspar L, Soucek M, Mrdovic I, Sbaka P, et al. Prognostic significance of dipping in older hypertensive patients. Blood Pressure. 2015. 24:103-10. doi:10.3109/08037051.2014.992198
30. Llisterri JL, Morillas P, Pallarés V, Fácila L, Sanchís C, Sánchez T, et al. Diferencias en el grado de control de la hipertensión arterial según procedimiento de medida de la presión arterial en pacientes de edad ≥65 años. Estudio FAPRES. Rev Clin Esp. 2011; 211:76-84.
Editado por: © SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria.
© Copyright SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria. Este artículo está disponible en la url https://www.farmaceuticoscomunitarios.org/ Este trabajo está bajo la licencia Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License. Las imágenes u otro material de terceros en este artículo se incluyen en la licencia Creative Commons del artículo, a menos que se indique lo contrario en la línea de crédito. Si el material no está incluido en la licencia Creative Commons, los usuarios deberán obtener el permiso del titular de la licencia para reproducir el material. Para ver una copia de esta licencia, visite https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es_ES


