- La revista
- nike running shoes sell for sale on walmart card - 200 - order nike shox online sale shoes for women FV2923
- nike flyknit roshe electric green black Paris 308270 - SBD - nike boot with side zipper jeans black pants size , 111 Release Date
- nike sb varsity red dunks black and blue white
- NIKE AIR JORDAN 1 GOLF LOW RUST PINK , IetpShops , Russell Westbrook Nike jordan 1 flight 4 premium кроссовки мужские Northern Lights All Star
- AIR Polaire JORDAN8 “Aqua” DZ3356 - Кросівки jordan delta mid dc2130 006 , 001 - 127-0Shops
- Air Jordan 5 Racer Blue CT4838 004 Release Date Price 4
- nike dunk low university blue
- buy air jordan 1 twist panda cd0461 007 store list
- adidas yeezy 700 v3 fade carbon GW1814 fadcar release date
- adidas y 3 qasa high triple black
- Presentación
- Políticas y proceso editorial
- Rigor científico y metodológico
- Producción y Administración
- Comités
- Normas presentación
- Consideraciones eticas
- Enviar artículo
- Hemeroteca
- Indexación
- Buscar
- Contacto
Farm Comunitarios. 2018 Mar 30;10(1):47-49. doi: 10.5672/FC.2173-9218.(2018/Vol10).001.07
Posible relación de loratadina con el desenlace fatal en un paciente de riesgo
Introducción
Los pacientes psiquiátricos tienen un elevado riesgo de sufrir interacciones adversas, dada la polifarmacia que reciben. Presentamos un caso de posible “efecto mariposa”. La adición de loratadina (en principio con bajo riesgo y por ello de posible adquisición sin receta médica [1]) a un tratamiento intenso, que coloca al paciente en una situación “metaestable”, fue el posible desencadenante de una reacción adversa grave: desvanecimiento y posterior muerte del paciente.
Presentación del caso
Paciente de 62 años, ingresado de forma involuntaria en un centro para rehabilitación de enfermos mentales. Desde 1994 ha sufrido varios ingresos, hasta el último que duraba desde 2013. Durante su estancia fue tratado con diversos fármacos dependiendo de su estado y progreso de las patologías. El tratamiento del paciente se había mantenido estable desde 2015, hasta que debido a un episodio de rinitis se añadió loratadina al tratamiento habitual (tabla 1).
Tabla 1 Tratamiento farmacológico del paciente en el momento del incidente. Datos obtenidos de las fichas técnicas [1]. DDD obtenidas de la web [2]![Tratamiento farmacológico del paciente en el momento del incidente. Datos obtenidos de las fichas técnicas [1]. DDD obtenidas de la web [2] Tratamiento farmacológico del paciente en el momento del incidente. Datos obtenidos de las fichas técnicas [1]. DDD obtenidas de la web [2]](/sites/default/files/wysiwyg/lora_tabla1.jpg)
* Efectos descritos en la ficha técnica observados en el paciente.
Al día siguiente es encontrado inconsciente en uno de los lugares de paseo y es trasladado al hospital general, ingresando en la UCI en estado comatoso. Un día más tarde, el paciente fallece por fallo cardíaco debido a fibrilación ventricular.
En la historia constaban los siguientes diagnósticos psiquiátricos: esquizofrenia paranoide, trastorno por dependencia de alcohol y conducta agresiva. También constaban otros problemas de salud: hipotiroidismo, diabetes mellitus tipo 2, enfermedad pulmonar obstructiva crónica (EPOC) y tabaquismo. Había sido intervenido por cataratas y por lipomas.
Análisis y evaluación
Cabe preguntarse por la relación entre el evento adverso y el tratamiento que el paciente recibe. Señalamos la duplicidad del tratamiento antipsicótico (haloperidol y quetiapina), a dosis elevadas, y el uso de otros fármacos con indicaciones diferentes a los diagnósticos listados en el paciente (ácido valproico), incluso contraindicados (clonazepam) (tabla 1). La dosis máxima recomendada de quetiapina es 800 mg/día. La dosis diaria antipsicótica total es de 5 DDD [2]. El tratamiento presenta hasta siete posibles interacciones [3], destacando las siguientes:
• Torsade de pointes y muerte súbita: haloperidol puede causar una prolongación del intervalo QT relacionada con la dosis. La coadministración con otros agentes que pueden prolongar el intervalo QT (quetiapina y fluticasona/salmeterol) puede resultar en efectos aditivos y un mayor riesgo de arritmias ventriculares, incluyendo torsade de pointes y muerte súbita.
• Taquicardia: la interacción entre haloperidol y/o quetiapina, y tiotropio puede producir efectos anticolinérgicos aditivos como taquicardia. Los agentes con propiedades anticolinérgicas centrales (por ejemplo, loratadina, quetiapina y haloperidol) pueden tener efectos adyuvantes parasimpaticolíticos y depresores del sistema nervioso central cuando se usan en combinación. También asociados a muerte súbita.
Otras interacciones [3] son consecuencia de la cascada de medicación generada por el tratamiento de problemas de salud, provocados a su vez por los fármacos psiquiátricos. Entre ellas, la reducción de la efectividad de metformina por quetiapina y levotiroxina.
El número máximo recomendado de medicamentos en la categoría de “fármacos del sistema nervioso central” que se toman simultáneamente no debe ser superior a tres [3]. El paciente recibía cuatro (haloperidol, quetiapina, clonazepam y valproico). Se recomienda no tomar simultáneamente más de un fármaco antipsicótico. Asimismo, se emplean dosis antipsicóticas elevadas, no se recomienda más de 2 DDD en mantenimiento [4]. Clonazepam está clasificado como anticonvulsivante y la correspondiente DDD se refiere a esta indicación. El paciente recibe 2 mg de clonazepam, 0,25 DDD [2]. Pero este no tiene diagnóstico de convulsiones y lo usa como psicofármaco. Como ansiolítico [5], 2 mg/día de clonazepam equivalen a 40 mg/día de diazepam (4 DDD) [2]. El uso crónico de benzodiacepinas no está indicado en las psicosis, además la depresión central que causan aumentan las dificultades respiratorias de la EPOC.
La introducción de loratadina al tratamiento el día anterior al suceso pudo actuar como “gota que colma el vaso”, desencadenante del mismo, no por los efectos del fármaco en sí, sino porque este paciente se encontraba en un delicado equilibro con todos los componentes de su tratamiento, “el aleteo de la mariposa que desencadena la catástrofe”. Entre los efectos adversos de loratadina en ficha técnica se incluyen “taquicardia y palpitaciones”, aunque con frecuencia muy rara (1).
Empleando el algoritmo de Karch-Lasagna [6] (tabla 2), la relación de causalidad planteada es “posible”, ya que cumple los requisitos de secuencia temporal (ha coincidido la introducción del fármaco con el incidente), de ser una respuesta conocida y de no encontrar una explicación alternativa (de haber sido a causa directa de otros fármacos podría haber sucedido durante los 2 años que llevaba el mismo tratamiento).
Tabla 2 Ejecución del algoritmo de Karch-Lasagna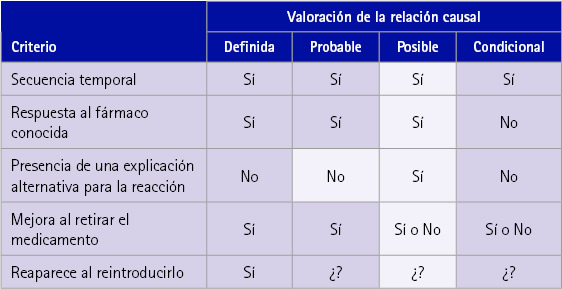
Loratadina es un antihistamínico usado frecuentemente para patologías comunes, como rinitis alérgica o reacciones cutáneas. Se trata un medicamento con algunas presentaciones farmacéuticas de venta sin prescripción médica [1], lo que hace que el caso presentado sea especialmente relevante desde la perspectiva de la atención farmacéutica. El caso fue notificado a farmacovigilancia. La experiencia indica que loratadina es un medicamento muy seguro, y su contribución al desenlace descrito es comparable al de “un eco que desencadena un alud en la montaña”.
Intervención/resultado
No hubo opción a intervención por parte del farmacéutico ya que el proceso de prescripción-dispensación-administración se interrumpió con el traslado y dada la rapidez del desenlace fatal. No obstante, los respectivos farmacéuticos efectuaron con los equipos asistenciales, tanto en el centro residencial psiquiátrico como en la UCI del hospital general, un análisis de la implicación de la farmacoterapia en la génesis del problema y se remitió al centro regional de farmacovigilancia junto con la preceptiva tarjeta amarilla. El caso presentado era un candidato claro a la desprescripción. En los pacientes psiquiátricos crónicos polimedicados se efectúa rutinariamente una revisión de tratamiento mensualmente y con cada cambio, y el farmacéutico emite una nota de aviso cuando detecta el uso de dosis elevadas o la presencia de potenciales interacciones o situaciones de contraindicación, entre otras intervenciones. Desgraciadamente aunque estos problemas potenciales de seguridad relacionados con los medicamentos son extraordinariamente frecuentes en los pacientes psiquiátricos, y es una de las más probables causas del exceso de mortalidad de esta población [7], el farmacéutico sigue sin ser incorporado en las políticas de salud mental.
Referencias bibliográficas
1. Agencia Española del Medicamento y Productos Sanitarios (AEMPS) [Internet]. Centro de información online de medicamentos de la AEMPS. [Acceso 30/3/2017]. Disponible en: https://www.aemps.gob.es/cima/publico/home.html
2. WHO Collaborating Center for Drug Statistics Methodology [Internet]. ATC/DDD Index-2017. [Acceso 30/3/2017]. Disponible en: https://www.whocc.no/atc_ddd_index/
3. Drugs.com [Internet]. Drug Interactions Checker. [Acceso 30/3/2017]. Disponible en: https://www.drugs.com/drug_interactions.php
4. Buchanan RW. Kreyenbuhl J, Kelly DL, Noel JM, Boggs DL, Fischer BA, et al. Schizofrenia Patient Outcomes Team (PORT). The 2009 schizophrenia PORT psychopharmacological treatment recommendation and summary statements. Schizophr Bull. 2010; 36:71-93. doi:10.1093/schbul/sbp116
5. Marangell L, Yudofsky S, Silver J. Psicofarmacología y terapia electroconvulsiva. En: Hales R, Yudofsky S, Talbott J. DSM-IV Tratado de psiquiatría. 3ª Edición. Barcelona: Masson; 2000. 1027-1131.
6. Laporte JR, Tognoni G [Internet]. Principios de epidemiologia del medicamento. [Acceso 30/3/2017]. Disponible en: http://www.icf.uab.cat/assets/pdf/productes/llibres/pem.pdf
7. Liu NH, Daumit GL, Dua T, Aquila R, Charlson F, Cuijpers P, et al [Internet]. Mortalidad excesiva en personas con trastornos mentales graves: un modelo de intervención multinivel y prioridades para el ejercicio clínico, las políticas y los programas de investigación.World Psychiatry (edición en Español), 2017; 15:30-40. [Acceso 19/4/17]. Disponible en: http://www.wpanet.org/uploads/Publications/WPA_Journals/World_Psychiatry/Past_Issues/Spanish/WPA_SPANISH_1_2017.pdf
Editado por: © SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria.
© Copyright SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria. Este artículo está disponible en la url https://www.farmaceuticoscomunitarios.org/ Este trabajo está bajo la licencia Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License. Las imágenes u otro material de terceros en este artículo se incluyen en la licencia Creative Commons del artículo, a menos que se indique lo contrario en la línea de crédito. Si el material no está incluido en la licencia Creative Commons, los usuarios deberán obtener el permiso del titular de la licencia para reproducir el material. Para ver una copia de esta licencia, visite https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es_ES


